Contexte : Il y a plus de 155 000 traumatismes crâniens (TC) en France par an. Les conséquences sont diverses : des simples migraines passagères aux incapacités complètes, les séquelles peuvent être physiques comme cognitives. Le handicap invisible fait partie des principales séquelles, avec le syndrome dysexécutif et des troubles du comportement. La vie intime et sexuelle fait partie à part entière de notre vie quotidienne, et a un impact direct sur notre qualité de vie. Les séquelles du TC peuvent avoir une conséquence directe sur la vie intime et sexuelle des personnes, ainsi que sur leurs proches. Malheureusement, la sexualité étant un sujet tabou, tout comme le handicap invisible, ce sont deux sujets trop souvent passés sous silence, au détriment de la qualité de vie de la personne et de ses proches. Le retour à domicile à la suite d’un TC est souvent une période charnière, notamment pour les proches, qui se retrouvent confrontés aux difficultés de la personne traumatisée crânien, sans solutions.
Méthode : Un questionnaire a été diffusé auprès des ergothérapeutes et des équipes soignantes travaillant auprès de TC afin de réaliser une analyse de pratique professionnelle. Le but de cette étude observationnelle était de recenser la façon d’aborder la vie intime et sexuelle par l’équipe soignante, et la position de l’ergothérapeute par rapport à ce sujet. La notion de retour au domicile et du lien avec les aidants était également abordée.
Résultats : Parmi les 29 répondants, 15 étaient ergothérapeutes, les 14 autres étant d’autres soignant·e·s. 14 ergothérapeutes abordent la vie sexuelle et intime lors de l’hospitalisation, alors qu’iels ne sont que 6 à l’aborder avec les aidants. La plupart qui n’en parle pas ne se sentent pas légitime pour le faire, et seulement deux ergothérapeutes se sentent compétentes à ce sujet.
Conclusion : Même si les ergothérapeutes et autres professionnels accompagnant les TC sont plus ou moins au courant de l’importance d’aborder la vie intime et sexuelle, un manque de sentiment de compétence est très présent, ainsi qu’un manque de connaissance du rôle de chacun au sein d’une équipe soignante.
Context: Traumatic Brain Injury (TBI) poses a significant public health concern, with over 155,000 incidents reported annually in France. The consequences range from mild headaches to complete incapacitation, with potential cognitive or physical sequelae. One of the primary outcomes is invisible disability, often manifesting as dysexecutive syndrome and behavioral disorders. Intimate and sexual life is an integral aspect of daily living, directly impacting overall quality of life. TBI consequences can directly affect the intimate and sexual life of individuals and their families. Unfortunately, this topic is frequently deemed taboo and is seldom discussed. Returning home is a crucial step for individuals with TBI, and their families often face challenges while confronting the difficulties experienced by their loved ones.
Method : A questionnaire was distributed to occupational therapists and healthcare teams working with individuals who have suffered traumatic brain injuries to conduct a professional practice analysis. The objective of this observational study was to identify the healthcare team's approach to intimate and sexual life, as well as the occupational therapist's perspective on this matter. The concept of returning home and the relationship with caregivers were also explored.
Results : Out of the 29 respondents, 15 were occupational therapists, and the remaining 14 were other healthcare professionals. Fourteen occupational therapists addressed sexual and intimate life during hospitalization, whereas only six broached the subject with caregivers. Most who refrained from discussing it felt inadequate to do so, with only two occupational therapists expressing confidence in this area.
Conclusion : Although occupational therapists and other professionals caring for individuals with TBI are aware, to varying extents, of the importance of discussing intimate and sexual life, a pervasive sense of incompetence exists, paralleled by a lack of understanding regarding each other's roles within the healthcare team.
Introduction
Le traumatisme crânien est un véritable enjeu de santé publique, avec plus de 155 000 incidents par an en France (1). Du traumatisme crânien (TC) léger au traumatisme crânien grave, les séquelles sont variables, des simples migraines passagères aux incapacités complètes, les séquelles peuvent être physiques comme cognitives (2). Le syndrome dysexécutif et les troubles du comportement sont les principales sources de handicap des personnes atteintes de traumatisme crânien (3).
En une fraction de seconde, la vie d’une personne peut être bouleversée, et celle de toute sa famille avec. Elle doit s’adapter à ce nouveau corps, à ce nouvel esprit, à la fois familier et étranger. La pathologie du traumatisme crânien est une pathologie de la relation, du lien à l’autre. Le corps et le mental sont amputés, lésés, et les répercussions vont empiéter jusqu’au plus intime : la sexualité (4).
La sexualité peut être définie comme une ouverture sur le monde, un éveil sur notre personnalité et un moyen de communication de nos sentiments les plus intimes (5). C’est une dimension humaine parmi les plus importantes de nos vies. La sexualité a de multiples fonctions : la reproduction, le plaisir, la communication, même la politique. Nous pouvons donc dire que c’est un langage, et il ne faut pas oublier que la fonction première d’un langage c’est le plaisir, sinon la musique ne serait que du bruit. Lorsque que nous adoptons cette vision, elle nous permet de sortir des limites posées habituellement (6).
Après un TC, la personnalité étant bouleversée, le retentissement sexuel est indéniable (7). Le témoignage de la femme d’un TC est très parlant et touchant : « J’ai eu deux hommes dans ma vie : celui d’avant l’accident et celui d’après ». Lorsque nous nous cassons le bras, les soignants nous accompagnent pour nous habituer aux changements engendrés, alors pourquoi est-ce que cela devrait être différent lorsque ce sont les fonctions cognitives qui sont touchées, et qui plus est la sexualité ?
Les lésions cérébrales ont un impact sur la libido et la prise d’initiatives (8). Elles ont également un retentissement sur les émotions, sur le plaisir et la satisfaction sexuelle (9). Certains troubles cognitifs vont avoir un impact direct sur la sexualité : un défaut d’inhibition va amener la personne à toujours solliciter l’autre pour un acte sexuel ou se masturber. Des troubles de la mémoire feront que la personne ne se souviendra pas des rapports et voudra recommencer. Les problématiques rencontrées vont être différentes lorsque le couple s’est rencontré avant ou après la lésion (10).
Le retour à domicile a une importance cruciale dans le parcours du TC, aussi bien pour la personne que pour sa famille. En effet, le fonctionnement familial est également perturbé, et l’équilibre pré-TC est rompu, jusqu’au plus intime des relations (11). Il est donc intéressant de s’interroger sur la façon dont les soignants abordent le sujet de la vie intime et sexuelle lors de l’hospitalisation afin de préparer au mieux le retour à domicile. Cette période est charnière, puisque les proches se retrouvent souvent seuls face aux difficultés de la personne, désemparés (12).
Des études ont montré que 50 à 60 % des personnes ayant subi un TC rapportaient des perturbations de la fonction sexuelle (13). Ces perturbations peuvent être variées : liées aux compétences sociales, à l’image corporelle, et à l’estime de soi, à des troubles du comportement, à la libido entre autres (14).
Une étude sur 18 couples hétérosexuels a été menée pour estimer la qualité des relations maritales et sexuelles 1 à 7 ans après le traumatisme crânien du partenaire (homme cisgenre). Les compagnes rapportaient une satisfaction quant à leurs vies sexuelles et maritales inférieures à avant le traumatisme. La vie intime est également perturbée : des études rapportent que 56 % des partenaires expriment une diminution de la complicité dans leur couple (15).
Une étude menée sur 129 professionnels de la réhabilitation a montré que même si 79 % d’entre eux pensaient que la sexualité devait être abordée dans la prise en soin holistique du patient TC, seulement 9 % le faisaient de manière régulière (16).
L’évaluation et la prise en charge des dysfonctions sexuelles devraient faire partie à part entière de la prise en soin globale du patient après un TC. Cependant, il n’existe pas à l’heure actuelle d’outils validés en français pour évaluer ces dysfonctions sexuelles, ni de recommandations sur le traitement. (17)
Les professionnels de la réhabilitation trouvent compliqué de traiter avec les troubles de la sexualité liés au TC, et les raisons sont complexes et inter-reliées (18). Les discussions sur la sexualité devraient être comprises dans les entretiens, et de l’information écrite devrait être à la disposition des bénéficiaires. Des formations approfondies pour les professionnels et des changements systémiques sont parfois nécessaires pour gérer efficacement les troubles de la sexualité (14).
Face à l’ensemble de ces constats, nous proposons de mener une étude permettant de répertorier les pratiques des équipes soignantes impliquées dans la prise en soin des traumatisés crâniens concernant leur façon d’aborder la vie intime et sexuelle avec les patients semblait intéressante.
Méthodologie
Pour répondre à notre objectif nous avons choisi de mener une étude observationnelle sur les pratiques professionnelles des équipes soignantes. Cette méthodologie semblait la plus pertinente puisqu’elle permet de relever et d’identifier les informations concernant la vision de la vie intime et sexuelle que peuvent avoir les soignants, leur façon d’aborder le sujet, et les freins qu’ils peuvent rencontrer.
L’étude était à destination de tous les soignants travaillant auprès de personnes ayant subi un TC.
Les critères d’inclusion étaient les suivants :
-
Travailler ou avoir travaillé auprès de patients TC avant le retour à domicile
Les critères d’exclusion quant à eux étaient les suivants :
-
Travailler ou avoir travaillé auprès de patients TC exclusivement après le retour à domicile.
Cette étude a été réalisée sur la base du volontariat, les soignants contactés n’avaient pas d’obligation de remplir le questionnaire. Le questionnaire était anonyme. En effet, aucune donnée permettant de les identifier n’étaient demandées. Puisqu’il s’agit d’une analyse de pratique professionnelle, il n’y avait pas besoin de demander un comité de protection des personnes. Il s’agit d’une étude hors loi Jarde.
L’étude a été réalisée via un questionnaire créé à l’aide du logiciel SphinxOnline et a permis de collecter les données nous permettant de répondre à la problématique donnée. Ce questionnaire était composé de 32 questions. Ces questions étaient classées en trois parties : une pour cerner le profil des répondants, une pour comprendre leur rapport à la sexualité dans le soin, et une dernière pour comprendre leur rôle dans le retour à domicile (RAD). Certaines étaient à destination des ergothérapeutes, d’autres aux autres soignants, et certaines à tous les professionnels. Sur les 32 questions, 26 étaient fermées, et huit étaient ouvertes. Le choix de mettre peu de réponses ouvertes a été fait dans le but de permettre un maximum de réponses et de faciliter la passation du questionnaire. L’option « autre » sur les questions fermées permettait une liberté d’expression et permettaient aux répondants de développer s’ils en avaient envie. Hormis les questions « oui/non », les répondants pouvaient sélectionner plusieurs éléments de réponses.
Le questionnaire a été partagé via une liste de diffusion, élaborée à l’aide de prospection sur internet, et via des groupes Facebook d’ergothérapeutes en mars 2023.
Résultats
Le tableau 1 présente les caractéristiques des répondants.
Tableau 1 : Caractéristiques des répondants
Parmi les répondants, nous comptons 15 ergothérapeutes et 14 autres professionnels. Toutes les réponses ont été analysées. 14 ergothérapeutes sur 15 considèrent que la sexualité est une activité́ de la vie quotidienne, contre 10 soignants sur 14. Globalement, l’ensemble des répondants considère que la sexualité fait partie de la vie intime. De plus, il n’y a pas de différences majeures entre les définitions des répondants considérant la sexualité et l’intimité́ comme deux concepts séparés ou comme deux concepts associés.
Globalement, comme les ergothérapeutes, l’ensemble des répondants considère que la sexualité fait partie de la vie intime.
Parmi les 6 ergothérapeutes qui ont dit connaitre un bilan abordant la sexualité, 5 disent les utiliser comme support pour aborder la vie intime et sexuelle (VIS) avec leurs patients. Les bilans cités sont les suivants : SF36, MRF28, échelle de qualité de vie, le OT Hope, la méthode GMAP, l’inventaire de l’équilibre de vie, le PIC, la MHAVIE, l’EIFFEL et le OSWESTTRY DISABILITY INDEX.
Parmi les 9 ergothérapeutes qui ne connaissent pas de bilan abordant la sexualité, 8 l’abordent quand même, à travers d’échanges informels avec la personne, lors de l’identification des problèmes occupationnels. La plupart l’aborde en même temps qu’ils abordent le reste des activités de la vie quotidienne (AVQ). Deux d’entre eux n’abordent le sujet que si c’est la personne TC et/ou les proches qui en ont parlé dans un premier temps. La personne qui ne l’aborde pas donne les raisons suivantes : « Je ne suis pas à l'aise avec ce sujet » ; « Je considère que ce n'est pas mon rôle » ; « Je ne me sens pas assez compétent/légitime pour l'aborder ».
13 des ergothérapeutes sur 15 ne se sentent pas compétents pour intervenir sur ces sujets, que ce soit auprès des patients ou de l’équipe soignante.
La question concernant les professionnels vers qui les soignants se tournaient face à une question concernent la vie intime et sexuelle d’un TC étant une question ouverte, ils pouvaient répondre plusieurs professionnels. La plupart s’adressent à un psychologue, à un médecin, à un sexologue et aux personnes du service ayant reçu une formation sur la vie intime et sexuelle. Parmi les soignants non ergothérapeutes, seulement 2 sur 14 ont cité l’ergothérapeute.
7 soignants 14 déclarent avoir déjà̀ eu des réunions d’équipe pour aborder la VIS. Sur les 7, 3 disent que l’ergothérapeute intervenait lors de ces réunions, 3 qu’il n’intervenait pas, et une n’a pas d’ergothérapeute dans son service. Les 7 répondants restants n’ont jamais eu de réunions d’équipe à ce sujet.
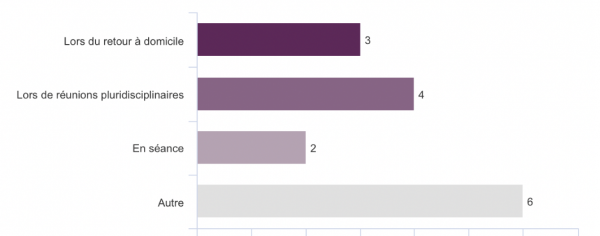
Figure 1 : Occasions auxquelles les ergothérapeutes abordent la VIS avec les aidants (n =6)
Six ergothérapeutes sur 15 abordent la vie sexuelle et intime avec les aidants du TC, et 9 ne l’abordent pas. Parmi ces derniers, 4 ne l’abordent pas car ils ne se sentent pas légitimes pour le faire, 1 car il ne se sent pas à l’aise avec le sujet, et les 4 derniers pour d’autres raisons.
Neuf ergothérapeutes sur 15 ne sont pas en contact avec les auxiliaires de vie, et 6 le sont. Pour les 9 qui ne sont pas en contact, 3 n’ont pas de contact après le RAD, 2 n’ont pas accompagné de RAD, 2 considèrent que ce n’est pas leur rôle, 1 était confronté à une absence d’auxiliaire de vie, et pour le dernier ergothérapeute répondant, les auxiliaires de vie ne souhaitent pas être en contact.
Neuf soignants (non ergothérapeutes) abordent la VIS avec les aidants du TC, et 5 ne le font pas. La plupart le font lors de réunions pluridisciplinaires. Dans les occasions « autre », les soignants disent l’aborder sans occasion particulière, à la demande de la personne. Parmi les 5 qui ne l’abordent pas, une personne ne se sent pas compètent/légitime, sur le sujet, une ne se sent pas à l’aise, et les autres n’ont pas été interpellés à ce sujet.
Discussion
Ces résultats, mis en parallèle avec la littérature existante, ont permis de répertorier les pratiques des équipes soignantes impliquées dans la prise en soin des traumatisés crâniens concernant leur façon d’aborder la VIS avec les patients.
Une petite minorité́ d’ergothérapeutes abordent la VIS avec les aidants lors du retour à domicile directement. Lorsque le sujet est abordé, plusieurs outils peuvent être utilisés :
-
Des informations à la famille et aux auxiliaires de vie lors de discussions
-
Des informations via des supports écrits, tels que des livrets
-
Des groupes de paire-aidance sur le sujet de la VIS.
Ce qui ressort principalement des ergothérapeutes interrogés, c’est qu’ils vont entamer une discussion à la demande des aidants et/ou des personnes TC. La plupart des ergothérapeutes se retrouvent confrontés à un refus de la part des aidants, plus que de la part des personnes TC. Avec la personne, ils vont pouvoir parler des risques, des réseaux sociaux, du manque affectif et sexuel, des aides ou des solutions à l’accès à une sexualité solitaire ou non, comme les vidéos ou les journaux à caractère pornographique, ou encore les prostituées pour certains. Ils peuvent également parler des traitements qui favorisent ou limitent les potentialités sexuelles, comme les neuroleptiques et le viagra.
Il est montré dans la littérature qu’il est primordial de mettre en place une prise en charge conjointe de la personne TC et de la famille, afin de maintenir le blessé dans les décisions de famille, et de soutenir les efforts de compréhension de cette dernière (2).
Malheureusement, par manque de sentiment de compétence, du fait de ne pas être à l’aise avec le sujet, par pudeur par rapport à la famille, le sujet n’est que très peu abordé, comme le montre les résultats de notre étude, et la littérature. En effet, 79 % des soignants sont au courant qu’il est primordial de parler de VIS, malheureusement seulement 9 % le font (16).
Concernant le lien avec les auxiliaires de vie, qui sont primordiaux pour un retour à domicile serein, puisqu’ils sont un relai auprès des familles (19), là aussi il est loin d’être systématique pour les ergothérapeutes répondants. Lorsqu’il n’est pas mis en place, c’est soit parce que les ergothérapeutes considèrent que ce n’est pas leur rôle, soit parce que les auxiliaires de vie ne souhaitent pas ce contact.
Lorsqu’il est mis en place, c’est la plupart du temps par téléphone, que ce soit à l’initiative de l’ergothérapeute, de l’auxiliaire de vie, ou encore de la famille directement. Le contact peut également avoir lieu lors de réunions pluridisciplinaires, ou lors de séances à domicile. Au final, peu importe le moyen utilisé, tant que le lien et le dialogue est installé́. En effet, la mise en place d’aide humaine à domicile est souvent le garant d’un maintien à domicile. Les aidants, professionnels ou familiaux, sont des ressources précieuses pour l’équipe soignante, comme de véritables partenaires, grâce à leur connaissance du parcours de vie et de soin de la personne, de leur connaissance de ses habitudes de vie, etc. (20)
Même si le lien établi est minime, cela permet à l’ergothérapeute d’être présent dans le quotidien de la maison, et d’éviter de multiplier le nombre d’intervenants à domicile, pour ne pas être trop intrusifs. De même, une fois qu’un lien de confiance est établi vis-à-vis des AVQ, cela peut permettre de commencer à aborder la vie intime et sexuelle. C’est d’ailleurs ce que nous montre les résultats du questionnaire.
La vie intime et sexuelle n’est pas directement citée dans le référentiel de compétences relatif au diplôme d’État d’ergothérapie. Cependant, les compétences qui y sont inscrites sont applicables à l’accompagnement de la VIS (notions de projet de vie, de qualité́ de vie, d’habitudes de vie...).
Néanmoins, la densité́ de la formation initiale et le fait que la VIS ne soit pas inscrite dans le référentiel de formation, impacte la volonté́ ou non de fournir des enseignements sur cette problématique, qui reste à la discrétion de chaque institut. Cela entraine donc une hétérogénéité quant à la formation des étudiants à ce sujet. Ainsi, seulement deux des ergothérapeutes interrogés se sentent compétents pour intervenir sur la VIS, et ils font partie de ceux qui disent utiliser des questionnaires d’habitude de vie comme support de discussion à la VIS. Pour les ergothérapeutes qui ne se sentent pas compétents, la plupart considèrent que les enseignements lors de leur formation initiale n’étaient pas suffisants. Nous supposons donc qu’il y a un manque au niveau de la formation initiale qui est un frein pour que l’ergothérapeute embrasse pleinement un rôle dans lequel il est censé être compétent (21). Cela n’est qu’une illustration de la disparité des enseignements dans les instituts de formation en ergothérapie. Une fois diplômés, les ergothérapeutes n’ont pas tous les mêmes connaissances sur la VIS. La plupart d’entre eux y sera confrontée, et pourtant seulement 6 ergothérapeutes sur 15 connaissaient des outils parlant de la sexualité, soit moins de la moitié. Les réponses ne permettent pas de dire d’où viennent ses connaissances (formation initiale ou formation continue), mais pour les ergothérapeutes n’ayant pas eu les apports théoriques lors de leur formation initiale, ils n’ont aucune obligation de se former de leur côté́. Nous pouvons cependant remarquer que dans les réponses obtenues, les ergothérapeutes se sentent plus compétents au sujet de la vie intime et sexuelle que les autres soignants interrogés. Comme suggéré́ dans les réponses obtenues, il peut être intéressant et très pertinent de rediriger vers un sexologue ou vers des associations spécialisées, notamment lorsque nous atteignons nos limites en tant que soignant.
Dans les recommandations de l’HAS, l’ergothérapeute n’est pas cité dans les professionnels exerçant au titre de l’encadrement, des soins ou de l’accompagnement en lien avec la VIS. Pour autant, dans notre étude, 13 ergothérapeutes sur 15 abordent le sujet, ce qui montre que sur le terrain, ils ont un rôle à part entière dans cette problématique.
Cependant, ce n’est pas vraiment reconnu par les autres professionnels, puisque seulement 2 sur 14 citent l’ergothérapeute comme une personne ressource dans des situations problématiques concernant la VIS. Cela peut être lié à un manque de reconnaissance des compétences de l’ergothérapeute, sentiment rapporté par beaucoup d’ergothérapeutes dans un peu tous les services en général. De plus, dans les réunions pluridisciplinaires qui traitent de la VIS, du point de vue des soignants, seulement la moitié́ des ergothérapeutes y interviennent. Nous pouvons nous poser la question suivante : pourquoi l’autre moitié́ des ergothérapeutes n’intervient pas ? L’équipe qui ne laisse pas la place à l’ergothérapeute, l’ergothérapeute qui ne prend pas cette place, manque de sentiment de compétence/légitimité́ ? Nous connaissons toutes et tous les problématiques de terrain et la complexité́ de prendre une place dans l’équipe.
Conclusion
Le traumatisme crânien ne traumatise pas seulement l’encéphale d’une personne, il va traumatiser toute la vie de celle-ci, sa personnalité, et toute la sphère familiale. Parmi les éléments perturbés, nous allons retrouver la vie intime et sexuelle, au cœur du quotidien de chacun.
Période charnière pour la personne et son entourage, le retour à domicile peut vite tourner au cauchemar lorsqu’il n’est pas assez préparé, ou bien lorsque l’accompagnement n’est pas suffisant.
Cette étude observationnelle aura permis de montrer que même si les ergothérapeutes et autres professionnels accompagnant les TC sont plus ou moins au courant de l’importance d’aborder la vie intime et sexuelle, dans les faits c’est plus compliqué. En effet, nous avons pu mettre en lumière un manque de sentiment de compétence important, ainsi qu’un manque de connaissance du rôle de chacun au sein d’une équipe soignante.
Cependant certaines actions sont mises en place, comme des informations orales et écrites, des groupes de paire-aidance, des propositions d’aides techniques... Les soignants savent être ressources, et savent aller chercher les soutiens dont ils ont besoin. Ils savent faire preuve d’adaptabilité, mais se retrouvent confrontés à des limites qui ne sont pas forcément de leur ressort.
Parler de vie intime et sexuelle après un traumatisme crânien est un véritable enjeu pour les équipes soignantes, d’autant plus lors du retour à domicile.