Les stratégies utilisées chez les patients atteints de Broncho Pneumopathie Chronique Obstructive (BPCO) pour maintenir les acquis à long terme d’un programme de réadaptation respiratoire : une revue systématique Strategies used among patients with Chronic Obstructive Pulmonary Disease (COPD) to maintain long-term benefits from a pulmonary rehabilitation program: a systematic review
Contexte : La BPCO est une pathologie respiratoire touchant 7,5% des français. La réadaptation respiratoire est un moyen de traitement nécessaire aux patients BPCO dans lequel le masseur-kinésithérapeute a un rôle important. La littérature a montré ses effets à court terme. Le premier objectif est donc de mettre en avant les interventions utilisées pour maintenir les acquis à long terme. Le second est d’établir des profils de patients pour lesquels certaines interventions seraient plus adaptées.
Méthode : Cette revue systématique a été réalisée conformément aux guidelines PRISMA. Cinq bases de données ont été utilisées afin d’obtenir des essais contrôlés randomisés (ECR). Les échelles PEDro et Rob2 ont permis d’évaluer leur qualité méthodologique. Les critères de jugement principaux étaient la dyspnée, la capacité physique, la qualité de vie, le nombre d’hospitalisation et d’exacerbation. Les critères secondaires étaient le stade de sévérité, la probabilité de survie, le profil actif et le coût.
Résultats : Après avoir obtenu 78 articles, neuf ECR ont été inclus. Trois études ont montré une amélioration de la dyspnée, la capacité physique et la qualité de vie. Les autres ECR n’ont pas montré d’effet significatif et/ou cliniquement pertinent pour tous les critères.
Conclusion : Trois études ayant intégré une intervention à domicile ont permis de maintenir les acquis à long terme. Cependant, les études sélectionnées étaient de qualité moyenne avec des risque de biais. Malgré l’existence de points forts (dépôt sur OSF, données récentes, MCID etc), d’autres études sont nécessaires afin de répondre à cette problématique.
Background: COPD is a respiratory condition affecting 7.5% of French population. Respiratory rehabilitation (RR) is one of the means of treatment necessary for patients with COPD in which physiotherapy has an important role. Literature has demonstrated effects of RR at short term. Thus, the first aim of this current study is to outline the interventions used to maintain gains at long term. The second is to establish profiles of patient for which some interventions would be more adapted.
Method: This systematic review was performed according to the PRISMA guidelines. Five databases were used to obtain randomized controlled trials (RCT). PEDro and Rob2 scales were used to assess their methodological quality. Primary endpoints were dyspnea, physical capacity, quality of life, number of hospitalizations and, number of exacerbations.
Results: After obtaining 78 articles, nine RCT were included. Three studies showed an improvement in dyspnea, physical capacity and quality of life. Overall, the other RCT did not display a significant and/or clinically relevant effect for all criteria.
Conclusion: Three studies that included a home-based intervention were able to maintain benefits at long-term. However, the selected studies were of moderate quality, with risk of bias. Despite our strengths (OSF repository, recent data, MCIDs, etc.), further studies are needed to address this issue.
Introduction
La Broncho-Pneumopathie Chronique Obstructive (BPCO) est une pathologie respiratoire chronique définie par une inflammation et une obstruction progressive des voies aériennes. En France, la BPCO affecte plus de 3,5 millions de personnes, soit environ 7,5% de la population en 2010. La prévalence de cette maladie augmente, notamment chez les femmes en raison de l'augmentation du tabagisme et du vieillissement de la population (1).
Cette pathologie engendre un nombre important d'hospitalisations et représente un coût pour le système de santé, atteignant 3,5 milliards d'euros par an (2). Les exacerbations de la BPCO, souvent causées par des infections et caractérisées par une aggravation des symptômes, contribuent grandement à ces coûts. En 2012, plus de 130 000 hospitalisations pour exacerbation ont été enregistrées, représentant une augmentation de 15,5% par rapport à 2007 (3).
Les principaux facteurs de risque de la BPCO comprennent le tabagisme, responsable de 80% des cas, ainsi que l'exposition à des substances toxiques telles que les poussières, fumées et gaz, notamment chez les travailleurs des mines et des bâtiments. D'autres facteurs incluent la pollution intérieure, les infections respiratoires répétées, et des facteurs génétiques comme le déficit en alpha-1-antitrypsine (1, 4).
La BPCO se manifeste par plusieurs caractéristiques telles qu’une obstruction et une inflammation chronique des voies respiratoires, une hypersécrétion de mucus, une toux chronique productive, une perte d'élasticité des poumons, et une limitation du débit d'air pulmonaire. Les patients peuvent souffrir d'essoufflement, de toux chronique, d'expectorations, et de respiration bruyante (5-6).
Outre ces symptômes, la BPCO est souvent associée à d'autres maladies respiratoires (i.e asthme, cancer du poumon) et des comorbidités cardiovasculaires (i.e hypertension, insuffisance cardiaque etc) (4, 6). Le traitement vise à réduire les symptômes, prévenir les exacerbations, ralentir la progression de la maladie, et améliorer la qualité de vie. Il inclut des interventions pharmacologiques (i.e substituts nicotiniques, bronchodilatateurs, corticostéroïdes, antibiotiques) et non-pharmacologiques comme l’oxygénothérapie, la ventilation non-invasive et la réadaptation respiratoire (4, 7-8).
La réadaptation respiratoire (RR) est essentielle pour améliorer la capacité physique et la qualité de vie, réduire la dyspnée, et améliorer les symptômes chez les patients BPCO. Elle fait partie des traitements non-pharmacologiques. Elle comprend l'exercice physique, le soutien psychologique, le suivi nutritionnel, et l'éducation thérapeutique (4, 9). Malgré ses bénéfices, par la complexité et la multiplicité des interventions, les patients peuvent régulièrement rencontrer des difficultés à les maintenir à long terme en raison de facteurs comme la perte de motivation, l'isolement social, et le manque de soutien professionnel (10).
Différentes interventions (télé réadaptation, programmes supervisés, appels téléphoniques etc.) ont été étudiées pour optimiser le maintien des acquis mais la plupart des études soulignent l’importance de continuer les recherches (11-13). Par conséquent, une revue systématique est nécessaire sur ce sujet afin d’identifier les stratégies les plus efficaces à long terme et les profils de patients répondeurs.
L'objectif principal de cette étude est de recenser les stratégies permettant de maintenir les bénéfices à long terme d'un programme initial de RR chez les patients atteints de BPCO.
L’objectif secondaire est d'analyser les profils des patients répondeurs aux différentes interventions pour proposer des stratégies adaptées à chacun.
Nous pensons qu'il existe des profils de patients plus répondeurs à certaines stratégies et qu'il est possible de maintenir les bénéfices de la RR avec des interventions moins coûteuses pour le système de santé.
Méthode
Le protocole de recherche a été déposé sur le site OSF (Open Science Framework). Il est disponible sur le lien suivant : https://doi.org/10.17605/OSF.IO/2FDP9. Cette revue systématique a suivi les lignes directrices PRISMA pour assurer la qualité et la transparence (14).
Critères d’éligibilité
Les critères d’inclusion étaient :
-
Population : adultes hommes et femmes atteints de BPCO de tout stade
-
Intervention : programme de maintien des acquis à long terme dans le monde entier au minimum 6 mois après le programme de RR initial
-
Comparaison : autre stratégie de maintien des acquis à long terme et/ou soins standards
-
Outcomes :
-
Critères principaux : dyspnée, capacité physique, qualité de vie, nombre d’hospitalisation et d’exacerbation
-
Critères secondaires : stade de sévérité de BPCO, probabilité de survie, profil actif ou non des patients, coût
-
Schéma d’étude : essais contrôlés randomisés publiés entre 2018 et 2023
Critères d’exclusion
-
Patient n’ayant pas terminé le programme de RR initial
-
Patient ayant une pathologie différente de la BPCO
Sources d’informations et stratégie de recherche
Plusieurs bases de données ont été utilisées : PubMed, PEDro, Cochrane Library, Science Direct, Google Scholar. L’équation de recherche suivante a permis d’obtenir les articles pertinents sur quatre des bases de données : (pulmonary disease, chronic obstructive [MeSH Terms]) AND (pulmonary rehabilitation[Title/Abstract]) AND ((long-term maintenance[Title/Abstract]) OR (maintenance intervention[Title/Abstract]) OR (benefits maintenance[Title/Abstract]). Pour Science Direct, l’équation a été modifiée : {« COPD »}AND{« pulmonary rehabilitation »}AND{« long-term maintenance »}.
Une recherche par lecture bibliographique a également été réalisée.
Processus de sélection des études
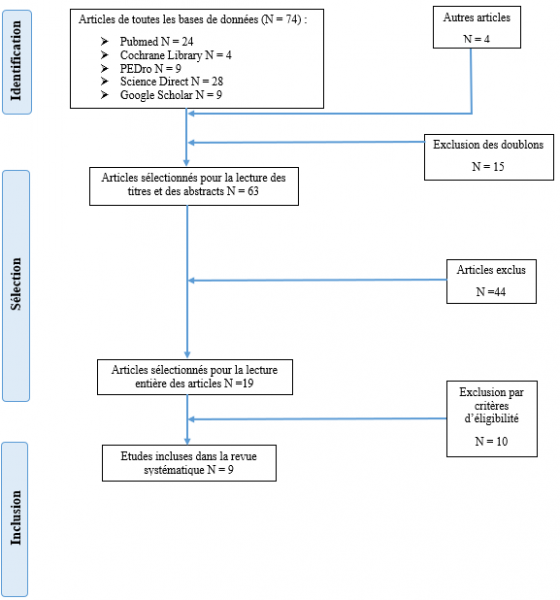
L’ensemble du processus de sélection a été schématisé sous la forme d’un diagramme de flux (Figure 1), correspondant à celui de la check-list PRISMA 2020 (14). Après suppression des doublons, deux examinateurs indépendants ont sélectionné les essais contrôlés randomisés (ECR) après lecture des différents titres et abstracts grâce au logiciel Rayyan®. Enfin, les articles ont été lus entièrement et exclus s’ils ne répondaient pas aux critères d’éligibilité.
Les données des articles répondant aux critères d’inclusion ont été extraites dans des fiches de données et organisées. Ces informations recensées étaient les caractéristiques de l’étude (e.g titre, auteur, date de publication, type d’étude, score qualité méthodologique), les objectifs de l’étude, les critères de jugements, les caractéristiques de la population et de l’intervention, les résultats et conclusions de l’étude, les biais de l’étude et le niveau de preuve. Elles ont été extraites par un auteur (LL) puis régulées par un autre (GG).
Le risque de biais des ECR inclus a été évalué grâce aux échelles de qualité méthodologique PEDro et Rob2. Pour quantifier les résultats, la valeur p et la DMCI (Différence Minimale Cliniquement Importante) ont été utilisées. Le seuil de significativité était p<0.05.
Pour chaque critère de jugement, les outils d’évaluation et les DMCI ont été précisés.
Des recommandations de bonnes pratiques de la Haute Autorité de Santé (HAS) ont permis de connaître le niveau de preuve et les grades de recommandation (15).
Résultats
Grâce à l’équation de recherche citée précédemment, 74 articles ont été trouvés à travers les cinq bases de données. Les quatre autres articles ont été retenus par lecture bibliographique. Finalement, les auteurs ont retenu 9 ECR (16-24).
Figure 1 : Diagramme de flux
Caractéristiques des études
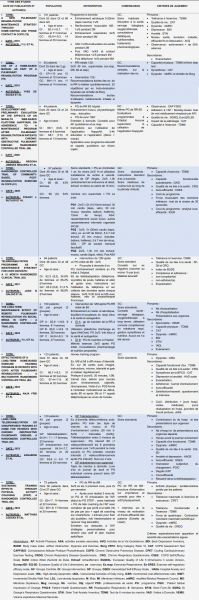
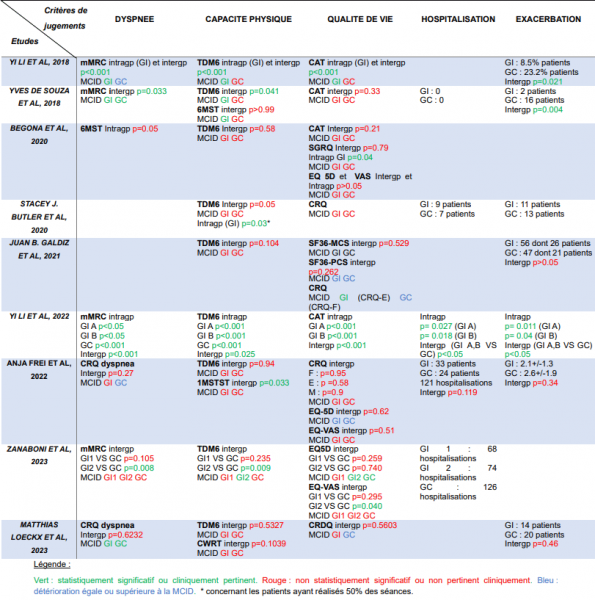
Un tableau récapitulatif de chaque intervention a été réalisé pour chaque étude afin de connaître ce qui était utilisé pour maintenir les acquis à long terme par rapport aux outils, au contenu des interventions et à leur fréquence (Tableau 1).
Tableau 1 : Caractéristiques des études
Risque de biais des études
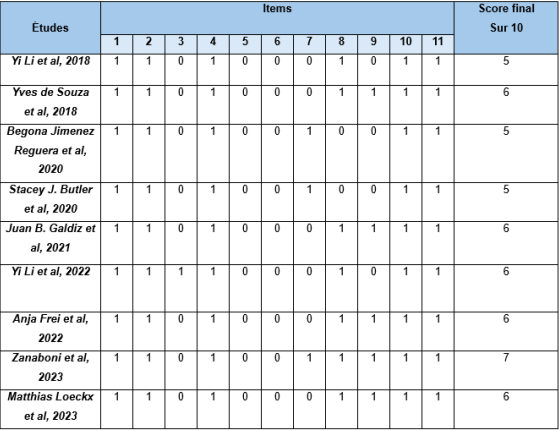
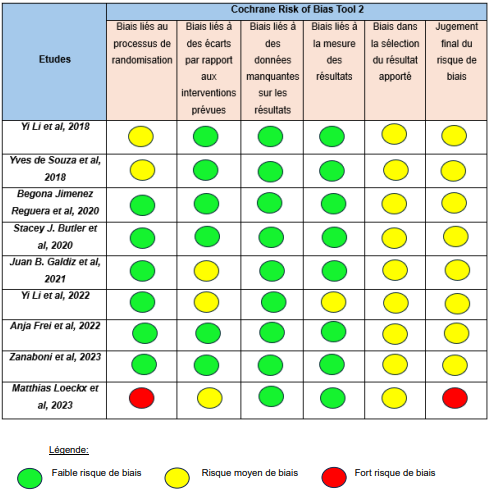
Le risque de biais des études concernant l’échelle PEDro allait de 5 à 7 ce qui signifie une qualité méthodologique moyenne à bonne. Pour l’échelle Rob2, le risque de biais allait d’un risque de biais moyen à un risque de biais élevé.
Les deux tableaux suivants correspondent aux résultats des deux échelles. Le premier tableau représente les résultats de l’échelle PEDro et le second, ceux de l’échelle Rob2 (Tableau 2 et Tableau 3).
Tableau 2 : Scores de l’échelle PEDro
Tableau 3 : Résultats de l’échelle Rob2
Résultats transversaux principaux
Les critères de jugements principaux ont été étudiés dans le but de connaître l’efficacité des interventions à long terme sur ces critères. Les résultats intergroupes et pour les groupes interventions (GI) sont les suivants :
Dyspnée :
La dyspnée a été étudiée par sept des études incluses majoritairement par l’échelle mMRC (modified Medical Research Council). Parmi elles, quatre ont rapporté des diminutions significatives du ou des groupes interventions. Ce sont les études de Yi Li et al, de Yves de Souza et al, de Yi Li et al, et de Zanaboni et al (groupe non supervisé seulement) (16, 17, 21, 23). Les auteurs Yi Li et al, et Yves de Souza et al, ont montré une pertinence clinique de leur intervention sur la dyspnée (16-17).
Les autres études, celle de Begona Jimenez Reguera et al, et celle de Anja Frei et al, ont montré des résultats non significatifs, et non cliniquement pertinents pour la deuxième étude (18, 22).
Enfin, pour l’étude de Matthias Loeckx et al, il y a eu une amélioration clinique dans le GI et dans le GC qui était non significative (24).
Capacité physique :
La totalité des études incluses ont analysé ce critère grâce au TDM6 (Test de 6 minutes de marche). Parfois d’autres tests étaient associés à celui-ci.
Pour quatre études (Begona Jimenez Reguera et al ; Stacey J. Butler et al ; Juan B. Galdiz et al ; Matthias Loeckx et al) les différences statistiques n’étaient pas cliniquement pertinentes ni significatives (18-20, 24).
Yi Li et al, et Yves de Souza et al, ont montré des améliorations significatives et cliniquement pertinentes de leur intervention sur la capacité physique grâce au TDM6 (16-17). Lorsque ce critère était évalué par le 6MST (6 minute step test) pour la seconde étude, les résultats intergroupes n’étaient plus significatifs. Les auteurs Anja Frei et al, ont montré des résultats similaires avec une différence significative concernant le 1MSTST (1 minute Sit to Stand Test) mais pas pour le TDM6 (22). Cependant, il n’y avait pas de pertinence clinique.
Les auteurs Zanaboni et al, ont montré une amélioration significative et cliniquement pertinente pour le groupe intervention non supervisé comparé au GC (23).
Enfin, l’étude de Yi Li et al, a montré des différences significatives, mais la pertinente clinique n’a pas pu être déterminée en raison de l’absence de données chiffrées disponibles (21).
Qualité de vie :
Afin d’évaluer la qualité de vie, plusieurs outils d’évaluation différents ont été utilisés dans chacune des études. Majoritairement, les auteurs ont utilisé le questionnaire CAT (COPD Assessment Test).
Globalement, les résultats ne sont pas significatifs ni cliniquement pertinents. Seules trois études (Yi Li et al, et Yi Li et al, et Zanaboni et al) ont montré des différences significatives (16, 21, 23). Pour la première, une pertinence clinique a été rapportée pour le GI. Pour la seconde, elle n’a pas pu être mise en avant pour la raison évoquée précédemment. Et pour la dernière étude, la différence significative était présente uniquement dans le groupe non supervisé pour le questionnaire EQ-VAS et la pertinence clinique a été démontrée pour le questionnaire EQ-5D (European quality of life 5 Dimensions).
Pour les études de Yves de Souza et al ; Begona Jimenez Reguera et al ; Juan B. Galdiz et al ; Anja Frei et al, et Matthias Loeckx et al, les résultats étaient non significatifs et n’avaient pas de pertinence clinique tout comme dans l’étude de Stacey J. Butler et al (17,18, 22, 24, 20).
Hospitalisation :
L’étude de Yi Li et al, est la seule à avoir montré une différence statistiquement significative entre les groupes concernant le nombre d’hospitalisation avec un nombre moins important dans les groupes interventions par rapport au groupe contrôle (21). Pour l’étude de Anja Frei et al, les résultats étaient non significatifs (22).
Exacerbation :
Les études de Yi Li et al ; Yves de Souza et al, et Yi Li et al, ont montré des différences significatives (16, 17, 21). Pour les études de Juan B. Galdiz et al ; Anja Frei et al, et Matthias Loeckx et al, les résultats n’étaient pas significatifs (20, 22, 24).
Synthèse des résultats principaux
Une synthèse des résultats concernant les critères principaux a été réalisée (Tableau 4). Elle concerne les changements entre le début et la fin des interventions.
Tableau 4 : Synthèse des résultats principaux
CAT: COPD Assessment Test. CRDQ/CRQ: Chronic Respiratory Questionnaire. CWRT: Constant Work Rate Test. E: émotion. EQ5D: European Quality of Life 5 Dimensions. EQVAS: European Quality of Life Visual Analogue Scale. F : fatigue. GC : Groupe Contrôle. GI : Groupe Intervention. Intergp : Intergroupe. Intragp: Intragroupe. M: maitrise. MCID: Minimal Clinically Important Difference. mMRC: Modified Medical Research Council. SF36 MCS: 36 item short form health survey Mental Component Score. SF36 PCS: Physical Component Score. SGRQ: Saint George’s Respiratory Questionary. TDM6: Test de 6 minutes de Marche. 1MSTST : 1Minute Sit to Stand Test. 6MST: 6 Minute Step Test.
Résultats transversaux secondaires
Voici une synthèse des résultats concernant les critères de jugements secondaires dont le but était de répondre à l’objectif secondaire :
Stade de la BPCO
Lorsque les stades de sévérité étaient précisés, les études ont majoritairement inclus des patients atteints de stade II, III et IV.
Probabilité de survie
L’étude de Juan B. Galdiz et al, est la seule à s’être intéressée à l’index de BODE. Pour ce critère, les résultats ne montraient pas de pertinence clinique et n’étaient pas statistiquement significatifs (p=0.885) (20).
Profil actif des patients
L’étude de Matthias Loeckx et al, est la seule à avoir analysé l’évolution du nombre de pas des patients (24). Les auteurs ont montré une augmentation significative du nombre de pas réalisé par jour dans le GI par rapport au GC tout au long de l’intervention (p=0.001 au 9e mois).
Coût
Ce critère a été analysé par deux études, celle de Stacey J. Butler et al, et celle de Anja Frei et al (19, 22). Pour la première étude, les auteurs rapportent un coût moyen de participation à l’intervention de 398,47$ (écart type = 119,16$), variant de 326,00$ à 652,00$ selon les centres. Cela représente 304 à 609 euros environ. Pour la seconde étude, les auteurs ont estimé le coût de l’intervention à 800 francs suisses, soit 818,744 euros.
Niveau de preuve
Grâce aux résultats des échelles de qualité méthodologique, nous pouvons dire que les études obtiennent un grade de recommandation B et un niveau de preuve II. Cependant, aucune référence faisant correspondre les résultats des deux échelles avec les recommandations de l’HAS n’a été trouvée.
Discussion
Interprétation des résultats
L’Objectif principal était de mettre en avant les interventions utilisées dans le cadre du maintien des acquis à long terme d’un programme de réadaptation respiratoire initial.
Huit des neuf études ont inclus un programme d'entretien à domicile sur des périodes variées (de deux mois à deux ans), avec des résultats positifs notés dans plusieurs études, notamment en termes de dyspnée, capacité physique et qualité de vie. Trois ECR se démarquent avec des améliorations significatives pour ces trois critères et un contenu des interventions similaires avec deux groupes interventions pour deux de ces études. Ce sont les études de Yi Li et al ; de Yi Li et al, ainsi que Zanaboni et al (16, 21, 23). Les auteurs Yi Li et al, ont également montré des diminutions significatives sur le nombre d’hospitalisation et d’exacerbation (21).
Des études pilotes telles que celle de Janet L Larson et Katelyn E.Wabster, et celle de Claire L. Bentley et al, ont montré grâce à des interventions réalisées partiellement ou entièrement à domicile qu’il était possible de maintenir ou d’augmenter l’activité physique des patients BPCO à long terme (25, 26). L’objectif de ces deux études est en lien avec celui de notre revue étant donné que l’activité physique a des effets bénéfiques sur la dyspnée, la qualité de vie, le nombre d’exacerbation, la tolérance à l’exercice qui étaient pour certains des critères de jugements principaux.
Les autres études incluses ont montré des résultats significatifs majoritairement sur un ou au maximum deux critères parmi les principaux. L’étude de Juan B. Galdiz et al, 2021, est la seule a montré des résultats globalement négatifs (20). Aucune amélioration ou diminution significative n’a été montré pour les critères étudiés.
Au sujet du type d’intervention utilisée, de nombreuses études utilisent des interventions à domicile après un programme de RR. L’utilisation de technologies telles que les applications mobiles (Linkcare et Happy Air dans les études de Matthias Loeckx et al, et Begona Jimenez Reguera et al) et les plateformes en ligne (WeChat dans l’étude de Yi Li et al) ainsi que des kits de télé réadaptation (étude de Juan B.Galdiz et al) semblent être fréquemment utilisées (24, 18, 21, 20). Cependant, aucun programme idéal n’a été identifié pour maintenir les acquis des patients BPCO à long terme comme le soutient une revue narrative publiée en 2019 (27).
L’objectif secondaire avait lui pour but d’analyser les profils des patients répondant aux différentes stratégies pour adapter les programmes de manière personnalisée grâce à plusieurs caractéristiques.
Peu d'études ont analysé les critères secondaires tels que la sévérité de la maladie, la probabilité de survie, le profil actif des patients ou le coût des interventions. Cela limite la capacité à recommander des interventions personnalisées basées sur ces critères. Aucune recommandation d’une intervention adaptée à un groupe précis de patients ne peut être réalisée dans le but de maintenir les acquis à long terme. Concernant le coût, un article publié en 2022 précise qu’il serait intéressant d’étudier davantage ce critère notamment pour les interventions de télé réadaptation et de préciser le contenu des programmes (28).
Malgré des résultats qui sont à interpréter avec prudence, il est tout de même important de souligner l’importance de l’autogestion et du changement de comportement à long terme des patients atteints de BPCO qui permettent notamment de réduire les soins de santé (29).
Limites
Limites des études
-
Hétérogénéité des interventions : Les interventions étaient diverses en termes de contenu et de durée, ce qui complique la généralisation des résultats.
-
Qualité méthodologique : La qualité méthodologique était généralement moyenne avec des risques de biais le plus souvent modéré, ce qui impacte la fiabilité des résultats.
-
Critères de jugements secondaires : Ces critères étaient faiblement étudiés dans les études incluses. Aucun profil de patient n’a pu être mis en avant.
-
Outils d’évaluation : Les outils d’évaluation pour un même critère étaient parfois variés.
Limites de la revue
-
Critères d’inclusion : Non-respect du critère d’inclusion concernant la temporalité entre le programme de RR initial et l’intervention de maintien des acquis à long terme. Seule l’étude de Zanaboni et al, pouvait correspondre à nos critères (23).
-
Critères de jugements nombreux : D’autres critères auraient pu être choisis tels que l’observance des patients à un programme ou l’anxiété et la dépression des patients BPCO étant donné que ces éléments interviennent dans la spirale de déconditionnement.
-
Choix des DMCI : Pour le questionnaire SF36 : la valeur n’a pas été trouvée concernant cette population. Nous avons choisi une valeur correspondant à des patients en oncologie et atteints d’AVC.
Points forts
Concernant les points forts de cette revue, les guidelines PRISMA ont été utilisées et un dépôt a été réalisé sur le site OSF. Nous avons tenu à inclure uniquement des ECR et la sélection des articles a été réalisé grâce au logiciel Rayyan®. D’autre part, les critères de jugements principaux sélectionnés étaient similaires dans les études incluses ce qui a permis de répondre davantage à notre objectif principal. Enfin, les DMCI ont été utilisées en plus de la valeur p afin d’obtenir une interprétation clinique des résultats.
Aucun soutien financier n’était en lien avec cette revue ni de lien d’intérêts.
Perspectives
Un manque de littérature est constaté concernant les interventions à long terme, l’individualisation des programmes et l’identification de caractéristiques type dans le but d’élaborer des profils de patient. La personnalisation des programmes semble tout de même importante. Par conséquent, d’autres recherches devraient être réalisées dans le but d’obtenir des outils permettant d’individualiser les programmes d’entretien à long terme des patients atteints de BPCO.
Conclusion
Cette revue systématique a inclus des articles de qualité méthodologique moyenne avec des risques de biais, ce qui ne permet pas de tirer des conclusions définitives quant à l'efficacité réelle d'une intervention spécifique pour un groupe de patients précis. La télé réadaptation semble toutefois être fréquemment utilisée pour le maintien des acquis à long terme, bien que les modalités précises ne soient pas clairement établies. Moins de la moitié des études incluses ont démontré un maintien des acquis à l'issue des suivis.
Il est crucial que de futures recherches soient menées avec une méthodologie de meilleure qualité et qu'elles intègrent d'autres critères d'évaluation. Cela permettrait de fournir des informations de niveau de preuve supérieur à la communauté scientifique et aux cliniciens.